Binnen de hulpverlening wordt het woord ‘patiënt’ steeds meer geschuwd. Hulpverleners gebruikers steeds vaker het woord ‘cliënt’ of laten zelfs dat woord achterwege tussen wie een vorm van hulp ‘verleent’ en wie die hulp ‘krijgt’.
Ook het collegiaal overleg is daarmee aan verandering onderhevig. Besprekingen zonder de aanwezigheid van cliënten – we hanteren voor het gemak maar even deze term – ondergraven in deze visie immers een echt ‘horizontale’ samenwerking. Dat moet dus anders. Steeds meer teams en organisaties perken daarom teamoverleg zonder cliënten in of bespreken enkel nog mét hen hoe de hulpverlening eruit moet zien.
We juichen de huidige aandacht voor het teamoverleg toe. Immers, dit overleg heeft veel impact op de hulpverleningspraktijk. De ommezwaai die nu wordt gemaakt is echter soms wat te drastisch en ongenuanceerd. Verlopen alle teamvergaderingen dan telkens hetzelfde? Zijn alle hulpverleningscontexten aan elkaar gelijk? Leidt het overleg zónder cliënten automatisch tot ongelijkwaardigheid en mét cliënten linea recta tot gelijkwaardigheid?
Wanneer teams van hulpverleners met elkaar overleggen, voeren ze heel gevarieerde types gesprek. Daarmee is ook de invloed van het teamoverleg op het hulpverleningsproces bijzonder gevarieerd. Daarom moeten we ons de vraag stellen: hoe beïnvloedt het teamoverleg dat hulpverleners voeren – met en/of over cliënten – nu precies de samenwerking? En wanneer we daar zicht op hebben: hoe organiseren we dan ons teamoverleg? En wanneer en waartoe betrekken we cliënten hierin?
We zoeken graag mee naar antwoorden op deze vragen en willen hulpverleners ondersteunen om de wisselwerking tussen het teamoverleg en de hulpverleningspraktijk te onderzoeken en eventueel bij te sturen. Zelf hebben we een achtergrond als teamlid, maar ook als procesbegeleider, supervisor en opleider. Op basis van onze ervaring en analyses, stellen wij voor dat het teamoverleg zo georganiseerd wordt dat hulpverleners manoeuvreerruimte ervaren in hoe ze beslissingen nemen, waar ze hun beslissingen op baseren en waar ze tijdens het overleg aandacht aan besteden.
Deze stelling werken we uit in een aantal bijdragen. Centraal staat een driedimensionale ordening die zichtbaar maakt op welke ‘assen’ het teamoverleg doorgaans gesitueerd wordt. Wanneer en waartoe we cliënten in overleg betrekken wordt in een laatste blogbijdrage geëxploreerd.
Deze ordening ziet er als volgt uit:
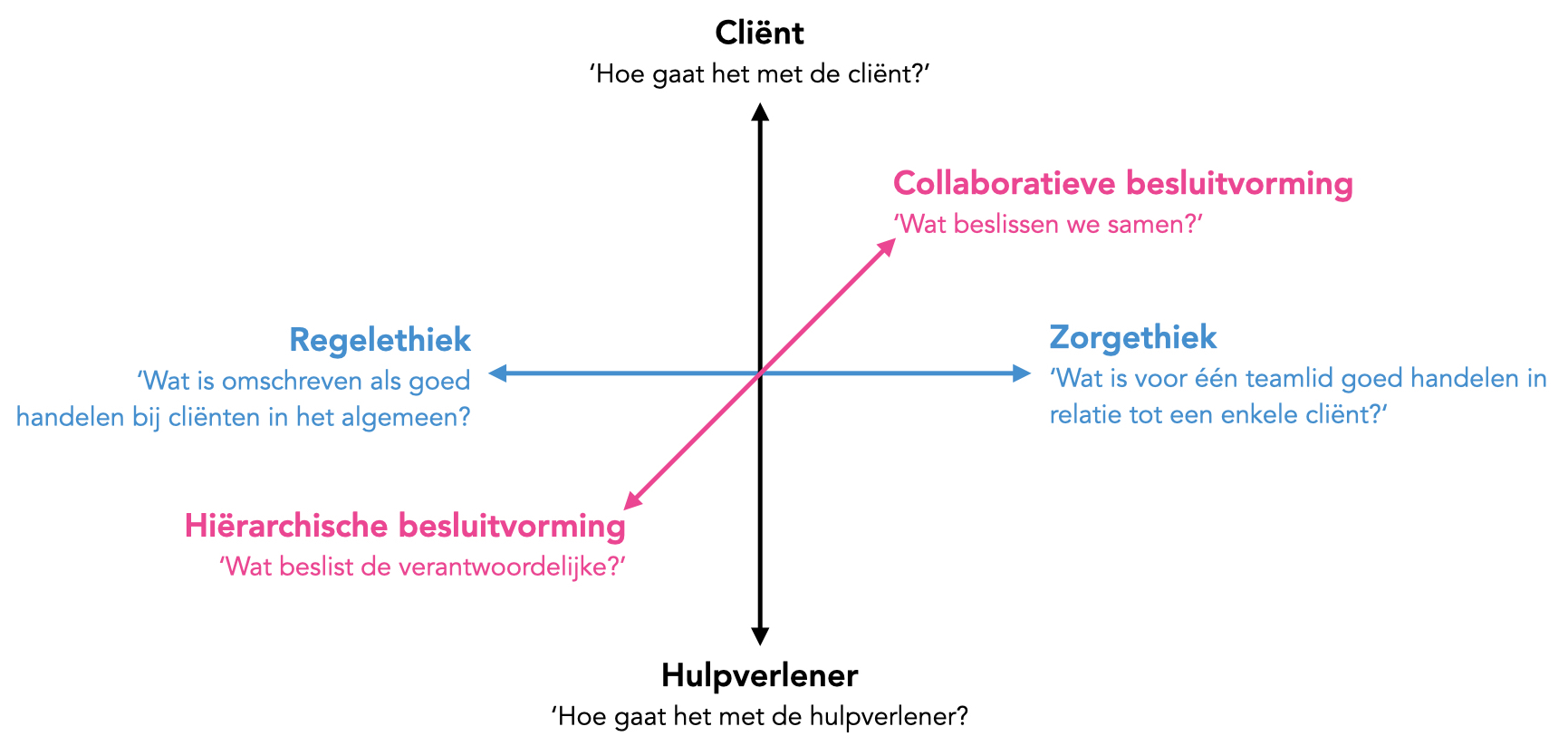
Onze eerste bijdrage richt zich op de eerste dimensie: de as tussen hiërarchische en collaboratieve besluitvorming. In latere vervolgbijdrages bespreken we respectievelijk de twee andere dimensies. Maar first things first.
Drie factoren die besluitvorming beïnvloeden
We onderscheiden drie factoren die besluitvorming sterk beïnvloeden. We proberen het overzichtelijk te houden door ze één voor één aan bod te laten komen.
1. De ervaringen en inschattingen over wat goed werkt.
We starten met een voorbeeld uit de praktijk uit de fascinerende documentaire ‘Even vergeten’.
In een verpleeghuis verblijven cliënten met Korsakov. Kenmerkend is dat hun geheugen niet meer naar behoren functioneert, als gevolg van hersenbeschadiging, wat op zijn beurt weer vaak het gevolg is van langdurig, overmatig alcoholgebruik. Wat deze cliënten eveneens kenmerkt is dat ze vrijwel allemaal weg willen uit het verpleeghuis. Ze willen vrij en onafhankelijk zijn. Velen van hen willen ook ‘gewoon’ een biertje kunnen drinken.
Cliënt Kenny is de hoofdpersoon in de documentaire. Het is een wat oudere, charmante man die graag naar Bonaire terug wil keren. “Alles wil ik zien”, zegt hij. “Wegwezen!”
Kenny is ook een man die, wanneer hij de kans krijgt, graag iets alcoholisch nuttigt. Dat doet hij stiekem, hij weet dat het niet mag van de hulpverleners. Hun standpunt is: alcohol leidt tot meer hersenschade en moet dus vermeden worden. De hulpverlenende instantie en Kenny staan op dit punt lijnrecht tegenover elkaar, zeker nadat Kenny samen met zijn vriendin alcohol het terrein op smokkelt.
We zijn als kijkers getuige van een informeel collegiaal overleg tussen enkele woonbegeleiders. Ze verwachten dat Kenny verbolgen zal zijn over het standpunt van de behandelende arts. Deze zal namelijk aan de rechtbank vragen om een gedwongen opname in de gesloten afdeling omdat Kenny tegen zichzelf in bescherming moet worden genomen.
Hun verwachting komt uit: Kenny is het absoluut niet eens met het standpunt van de arts en protesteert. De rechter is het wél eens met het standpunt van de arts en Kenny wordt overgeplaatst naar de gesloten afdeling. Geen Bonaire. Geen horizontale, collaboratieve besluitvorming. De hulpverlener spreekt immers uit wat er in Kenny’s best interest is en wordt geruggesteund door een rechter. Het ‘weten’ wordt een ‘moeten’.
Besluitvormingsprocessen in teamoverleg variëren van hiërarchisch (‘de verantwoordelijke bepaalt dat’) tot collaboratief (‘we beslissen samen met de cliënt dat’). In deze documentaire zullen we nog vaker zien hoe deze verschillende manieren van doen met elkaar botsen. Enerzijds zien we hulpverleners die voor cliënten beslissen en cliënten tegen zichzelf in bescherming nemen. Anderzijds zien we hulpverleners die met hun cliënten beslissingen maken over wat een goed en zinvol leven is.
De documentaire illustreert ook dat hulpverleners ‘het al dan niet samen met hun cliënten tot beslissingen komen’ sterk laten afhangen van hun eerdere ervaringen ten aanzien van deze cliënt of ‘cliëntengroep’. Zo valt te zien dat er, op basis van de hulpverleningsgeschiedenis met Kenny, bij de hulpverlening een idee is ontstaan dat een louter collaboratieve samenwerking en besluitvorming niet haalbaar is of goed werkt.
Eerdere collaboratieve inspanningen hebben er schijnbaar niet toe geleid dat hij stopt met drinken, zich aan de regels houdt en een gezond leven leidt. Dit ontmoedigt hulpverleners. Ze verlaten de collaboratieve werkwijze en gaan over tot een hiërarchische besluitvorming. Uit overtuiging uiteraard, dat dit Kenny ten goede komt.
Vanuit eerdere ervaringen met cliënten, ontwikkelt zich dus telkens een ‘als-we-het-zo-doen-gebeurt-er-waarschijnlijk-dit-denken’. Het is een inschatting van bedoeling en effect. Dit speelt een grote rol bij welke besluitvorming er in de praktijk wordt gehanteerd en kleurt de samenwerkingsrelaties als eerder collaboratief of eerder hiërarchisch.
2. De mate waarin de hulpverlening hiërarchisch is gestructureerd
Naast de conclusies uit het ‘bedoeling en effect denken’ wordt een teamoverleg ook beïnvloed door de organisatorische structuur van het team zelf. Een teamoverleg wordt namelijk niet bevolkt door hulpverleners die allemaal aan elkaar ‘gelijk’ zijn. Teamleden hebben vaak verschillende opleidingen genoten en diploma’s behaald. Hierdoor zijn er binnen een team verschillende expertisegebieden gebundeld aanwezig. En ook de opleidingsniveaus zijn divers.
Dit heeft een duidelijke doorwerking op een, in onze ervaring, taboeonderwerp binnen de hulpverlening: salarisverschillen. Hoogopgeleide teamleden krijgen vaak een (veel) hoger loon. Dat is niet enkel op basis van hun opleidingsniveau, maar ook op basis van de verantwoordelijkheden die ze dragen. Het bestbetaalde teamlid (vaak een psychiater/arts of psycholoog/orthopedagoog) draagt doorgaans de eindverantwoordelijkheid voor de behandelkeuzes. Soms ligt die verantwoordelijkheid meer in een ‘kernteam’, de andere teamleden werken formeel ‘onder’ hen en voeren het behandelbeleid meer uit dan dat ze het vorm geven.
Er zijn daarnaast ook verschillen in bevoegdheden, vaak gekoppeld aan vooropleiding, loon of verantwoordelijkheden. Sommigen zijn bijvoorbeeld bevoegd om ‘therapie te geven’ of bijvoorbeeld ‘medicatie uit te schrijven en/of toe te dienen’, rapportages ‘af te vinken’ of een ‘opname aan te vragen’.
En tenslotte zijn er tussen professionals ook verschillen in taken. Deze hangen samen met hun bevoegdheden, maar soms is het ook zo dat de respectievelijke verantwoordelijkheid en de werkelijke uitvoering van bepaalde taken bij verschillende teamleden zit. Voorbeelden zijn het opmaken van verslagen of het voeren van intakegesprekken.
Al deze verschillen maken samen dat er hiërarchische structuren aanwezig zijn binnen het teamoverleg. Dit maakt dat degenen die ‘lager’ in de hiërarchie staan moeten vragen “Zijn jullie akkoord?”, terwijl degenen die ‘hoger’ in de hiërarchie staan formeel geen akkoord van het team nodig hebben. Zij zijn immers de baas, ze mogen en moeten beslissen.
In de documentaire rond Kenny zie je dat de begeleiders observeren wat er tussen de arts en Kenny zal gebeuren wanneer deze aan Kenny gaat vertellen wat haar standpunt is. Tussen de lijnen hoor je hun bedenkingen en twijfels maar wat deze teamleden er precies zelf over vinden is niet helemaal duidelijk. Wat wel duidelijk wordt is dat ze, in contact met Kenny, het besluit van de arts volgen.
Dit is een heel courante praktijk in teams waar een hiërarchische besluitvorming gangbaar is. Diegene die ‘de baas is’ wordt door teamleden voorzien van informatie en ideeën en komt zo tot een besluit. In zekere zin is een teamvergadering dan het rituele voorspel van het besluit wat de arts en/of psycholoog en/of het kernteam de collega’s en de cliënt voorlegt. Tijdrovende debatten worden vermeden. Het kan dus heel efficiënt zijn.
In deze hiërarchie zijn de eindverantwoordelijken eraan gewend om in een verticale en ‘mechanische’ verhouding beslissingen te nemen die de andere teamleden moeten uitvoeren. Zij nemen de verantwoordelijkheid, soms over beslissingen in wel honderden dossiers.
Wanneer, zoals in deze documentaire, verantwoordelijken ‘weten’ en teamleden ‘volgen’, is er een zekere collegiale harmonie. Iedereen stapt in een verhouding van dicteren en uitvoeren. Zo valt de besluitvorming uiteen in drie – ja, weer drie! – opeenvolgende vragen. De eerste wordt beantwoord door de verantwoordelijke, de tweede door de teamleden, de derde door de cliënt.
Verantwoordelijke: ‘Wat weet ik over wat de anderen moeten doen?’
Teamlid: ‘Wat geef de verantwoordelijke aan over wat ik moet doen?’
Cliënt: ‘Ga ik akkoord met wat de professionals willen doen?’
Ook in de documentaire zien we hoe het akkoord tussen de arts en de begeleiders aanvankelijk de collegiale rangen sluit. Een begeleider zegt tegen Kenny: “De artsen… en alle anderen maken zich zorgen.”
Vervolgens wordt Kenny – zoals andere cliënten in dit soort situaties – geconfronteerd met hulpverleners die schijnbaar ‘weten wat er gedaan moet worden’. Wanneer deze inschatting ook nog kracht wordt bijgezet door de uitspraak van de rechter, rest er Kenny weinig anders dan protesterend te volgen.
3. De visies die men heeft over wat kwalitatieve besluitvorming is
De situatie met Kenny en de manier waarop er tot besluitvorming wordt overgegaan, beïnvloedt echter ook de hulpverleningsrelatie. Een begeleider uit de documentaire voelt dit aan en maakt de bedenking dat dit hiërarchisch besluit waarschijnlijk ten koste zal gaan van zijn eerder collaboratieve samenwerkingsrelatie met Kenny. “Die band die ik nu met hem heb, die zal wel kapot zijn”, zegt hij.
Vervolgens probeert de begeleider het besluit in gesprek met Kenny te verdedigen. “Jij ziet het als opsluiten maar dat is het niet!”. Welhaast wanhopig roept hij uit: “Denk je dat ik het niet lastig vind?!” Het illustreert de spagaat die de hulpverlener ervaart.
Binnen hulpverleningscontexten zien we inderdaad vaak dat hulpverleners collaboratieve relaties ambiëren. Ook wanneer een hiërarchische besluitvorming en houding voor de hand liggen, streven zij dikwijls naar samenwerking en gedeelde besluitvorming.
In de documentaire is dat vooral zichtbaar in de kleine contactmomenten tussen hulpverleners en hun patiënten. “Zullen we samen dit gesprek doen? “Maak jij je zo klaar voor…. Dan kunnen we…? “Zullen we misschien make-up spulletjes gaan halen?”
Vanuit een collaboratief perspectief staat dus een heel andere vraag centraal. Samen vragen hulpverleners en cliënten zich af: wat denken wij over wat het proberen waard is? In deze sfeer kan er telkens ‘iemand anders’ een inbreng doen die de besluitvorming en de hulpverlening bevordert.
In tegenstelling tot de opvatting dat de verantwoordelijke en bevoegde persoon weet ‘wat er geprobeerd moet worden’, is het vertrekpunt dat een kwalitatieve dialoog tussen mensen die verschillend zijn én die ruimte voelen om zich uit te spreken leidt tot een goed en gedeeld idee over wat goed is om te proberen. Ook deze wijze van besluitvorming is in sommige teams heel gangbaar.
Deze teams hebben als opvatting dat goede besluitvorming niet tussen de oren maar tussen personen tot stand komt. Alle actoren kunnen en durven een actieve rol spelen in besluitvorming. De driedeling tussen verantwoordelijken, teamleden en patiënten is dan ook veel minder zichtbaar en iedereen houdt zich bezig met dezelfde vraag: ‘Wat denken wij over wat het proberen waard is?’
De ambitie tot collaboratieve besluitvorming kan door verschillende elementen in de hand worden gewerkt. Binnen teams kan bijvoorbeeld het idee leven dat een akkoord tussen hulpverleners zonder een cliëntakkoord weinig waard is. Dat zorgt er vaak voor dat cliënten worden uitgenodigd tijdens collegiaal overleg, maar ook dat – zeker wanneer de cliënt niet aanwezig is – de visies, wensen en overtuigingen van cliënten door hulpverleners zélf worden verdedigd. Het collegiale overleg is dus niet meer stikt gescheiden van de uitwisselingen tussen hulpverlener en cliënt.
Een collaboratieve werkwijze kan ook ontstaan door informele of ‘natuurlijke’ hiërarchieën die in het team ontstaan en de wijzen van inbreng door ‘onofficiële’ leidersfiguren. Geholpen door een mix van anciënniteit, expertise, charisma of een uitgebreide woordenschat, doorkruisen bepaalde teamleden de verticale formele verhoudingen en maken zo ruimte voor een dialoog waar eenieder kritisch aan kan deelnemen. Ironisch genoeg zorgt dat soms ook weer voor een nieuwe verticale structuur, namelijk het organisch gegroeide, maar eveneens hiërarchische verschil tussen bijvoorbeeld de populaire of welbespraakte collega’s en de anderen.
Een andere invloed ligt in de voorkeur van sommige (eind)verantwoordelijken om zich niet te richten op hiërarchische en verticale verhoudingen met hun collega’s. Sommigen van hen nemen hun formele verantwoordelijkheid, maar willen zich tegelijk ook twijfelend en zoekend tonen. Ze kunnen ‘het niet weten’ verdragen en durven beslissingen te steunen die niet onmiddellijk hun voorkeur genieten.
Tenslotte kan het ook zo zijn dat de teamcultuur zélf weinig hiërarchiegevoelig is. De teamleden kunnen het samen aanmoedigen dat er ruimte is voor open dialoog en zo veel mogelijk ‘horizontale’ uitwisselingen tussen collega’s onderling en tussen hulpverleners en cliënten.
Ter volledigheid: uiteraard kunnen diezelfde elementen ook weer eerder een hiërarchische besluitvorming versterken. Sommige teams zijn teleurgesteld of gefrustreerd door hulpverleningsprocessen waarbij een horizontale samenwerking met hun cliënten geen zoden aan de dijk heeft gezet. Of de populaire en welbespraakte collega’s hanteren een meer hiërarchische stijl. Of de (eind)verantwoordelijken houden net van heldere, afgebakende overlegstructuren met weinig inmenging.
Een samenspel van factoren draagt bij aan dynamieken en positioneringen
Hoe hulpverleners tot besluitvorming komen en zich dus positioneren op de as tussen hiërarchisch en collaboratief laat zich zelden herleiden tot één of twee factoren. Hun besluitvorming ontstaat en evolueert in het samenspel tussen de ervaringen over wat werkt, de vaak structurele hiërarchische elementen die de werkomgeving typeert én de visies op besluitvorming die men waardevol vindt.
Binnen dit krachtenveld kunnen tijdens teamoverleg allerlei fenomenen ontstaan waarbij bepaalde invloeden de boventoon voeren en andere het onderspit delven. Hoewel hiërarchische besluitvorming soms structureel is verankerd kan deze dus ook verloren gaan. Verantwoordelijken kunnen bijvoorbeeld onzeker worden en zo gebukt gaan onder de druk dat ze geen knopen meer kunnen doorhakken. En soms zijn teamleden in staat om de verantwoordelijken te overpoweren en hen de mond te snoeren.
Ook een collaboratieve besluitvorming kan verloren gaan. In een dialoog tussen de teamleden kan bijvoorbeeld geruisloos een sfeer van kenniscompetitie ontstaan. De geciteerde filosofen en wetenschappelijke statistieken kunnen dan welig tieren en er ontstaat een scherp contrast tussen wie ‘het weet’ en wie … niet.
Tenslotte kan het ook gebeuren dat hulpverleners niet langer hun besluitvorming baseren op wat ze merken dat eerder goed heeft gewerkt. Dit gebeurt met name wanneer teams – vanuit hun overtuigingen – volhardend en radicaal kiezen voor één uiterste op deze dimensie. Met dit soort exclusieve keuzes voor óf een hiërarchische óf een collaboratieve besluitvorming, raakt de pragmatiek van besluitvorming uit beeld.
Tot slot
We kunnen de tendens om een collaboratieve samenwerking structureel te verankeren goed begrijpen. Het biedt tegengewicht tegen de ingesleten en verankerde hiërarchische kaders en omgangsvormen. We zien exclusief kiezen voor een strikt hiërarchische of zuiver collaboratieve besluitvorming als een risico: geen van beiden geven immers garanties op succes. De realiteit is grillig en vraagt om flexibiliteit. Beide invalshoeken op de as kunnen een bijdrage leveren aan goede hulpverlening.
We ijveren dus niet voor statische of radicale keuzes, maar voor het versterken van de bewegingsruimte rond de organisatie van het teamoverleg. De uitdaging is namelijk deze: hoe kan het overleg zo worden georganiseerd dat keuzes van teamleden en teams kunnen variëren, telkens gericht op wat deze beweging doet met de cliënt en de samenwerkingsrelatie? Het overleg zo organiseren dat er ruimte is voor verschil en beweeglijkheid – inclusief het rechtstreeks uitnodigen van cliënten – valt dus aan te moedigen.
We hopen dat deze bijdrage, maar ook de bijdragen die nog volgen, vele hulpverleningsteams kunnen helpen bij het organiseren van hun overleg én in het vasthouden van een alertheid op de wisselwerking tussen het overleg en de hulpverlening. Want hoe we dit overleg ook organiseren, de invloed ervan op de praktijk is en blijft gekenmerkt door enige onvoorspelbaarheid.
Onze volgende bijdrage zal dieper ingaan op de tweede dimensie van de ordening die we reeds hebben geïntroduceerd. Het betreft de as tussen respectievelijk de cliënt (hoe gaat het met de cliënt?) en de hulpverlener (hoe gaat het met de hulpverlener?). Leest u mee?
_____
Paul Castelijns en Sarah Vanderhofstadt zijn beiden psycholoog en systeemtheoretisch psychotherapeut. Ze werken als stafleden bij de Interactie-Academie, waar zij verantwoordelijk zijn voor het domein ‘psychische en maatschappelijke moeilijkheden’.

